ไข้มาลาเรีย
- Tab 1
- Tab 2
- Tab 3
- Tab 4
- Tab 5
โรคมาลาเรียเป็นโรคที่ระบาดและคุกคามมาตั้งแต่เมื่อ 1,500 ปีก่อน แพทย์ชกรีกชื่อ Hippocrates ได้พบว่า มาลาเรียเป็นโรคชนิดหนึ่ง ที่มีสาเหตุจากการที่ผู้ป่วยใช้ชีวิตใกล้ชิดกับบริเวณที่มีน้ำนิ่ง แต่ Hippocrates ไม่รู้ว่าโรคนี้มีสาเหตุที่แท้จริงมาจากเชื้อปรสิตในยุง นอกจากนี้กรุงโรมในอดีตเมื่อ 700 ปีก่อนก็เคยถูกคุกคามด้วยโรคมาลาเรีย นกระทั่งทางรัฐบาลต้องออกกฎให้กำจัดแหล่งน้ำเน่าในเมืองให้หมด ชาวโรมันในสมัยนั้นจึงได้ตั้งชื่อโรคร้ายนี้ว่า มาลาเรีย (malaria) ซึ่งมาจากการสนธิคำว่า “mal” ที่แปลว่า “เสีย” กับคำว่า “aria” ที่แปลว่า “อากาศ” เพราะในสมัยนั้นเชื่อว่า อากาศเสียคือสาเหตุที่ทำให้คนเป็นโรคนี้
ไข้มาลาเรียเป็นโรคติดต่อของมนุษย์และสัตว์เลือดอุ่น เป็นโรคที่แพร่หลายชุกชุมในประเทศโซนร้อน โดยมียุงก้นปล่องเป็นพาหนะ แพร่เชื้อไข้มาลาเรีย ในประเทศไทยไข้มาลาเรียมีชื่อเรียกกันต่าง ๆ เช่น ไข้จับสั่น ไข้ป้าง ไข้ร้อนเย็น ไข้ป่า ไข้ดอกสัก ไข้ดง เป็นต้น
ยุงพาหะนำโรคไข้มาลาเรีย ในประเทศไทย คือ ยุงก้นปล่อง (Anopheles spp.) ที่เรียกอย่างนี้ เพราะเวลาที่ยุงกัดคน มันจะเกาะโดยยกก้นขึ้นทำมุมกับผิวหนัง 45 องศา
เชื้อมาลาเรีย
ในปัจจุบันนี้ วิวัฒนาการทางการแพทย์ก้าวหน้าขึ้น ทำให้เราทราบว่าไข้มาลาเรียเกิดจากเชื้อปรสิต สกุล Plasmodium 4 ชนิดได้แก่ falciparum, vivax, ovale และmalaria โดย falciparum และ malaria จะทำลายเซลล์เม็ดเลือดแดงทุกระยะ แต่ vivax, ovale นั้น จะฆ่าเฉพาะเซลล์เม็ดเลือดแดงที่ยังเจริญเติบโตไม่สมบูรณ์เท่านั้น โดยเชื้อที่มีความสำคัญในบ้านเรามี 2 ชนิด คือ Plasmodium falciparum กับ Plasmodium vivax
วงชีวิตของเชื้อมาลาเรีย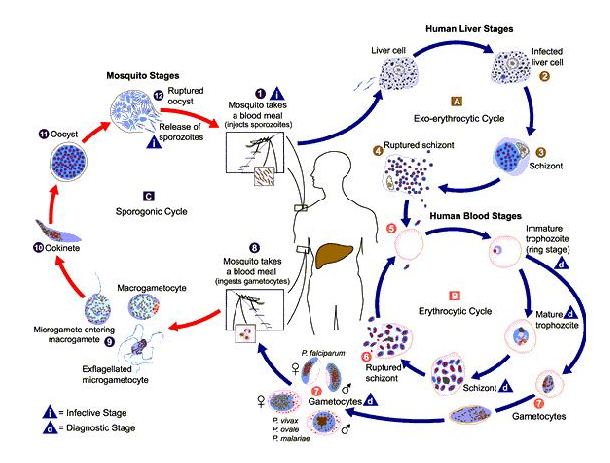 การติดเชื้อมาลาเรีย เริ่มเมื่อยุงที่ติดเชื้อ Plasmodium falciparum มากัดมนุษย์และปล่อยเชื้อมาลาเรียระยะ sporozoite เข้าสู่กระแสเลือด จากนั้นเชื้อระยะ sporozoite จะเข้าสู่เซลล์ตับ (hepatocyte) เพื่อเจริญเติบโตและแบ่งตัว (asexual multication) จนได้เซลล์เล็กๆจำนวนมากมาย ซึ่งเรียกว่า merazoite และเรียกเชื้อระยะนี้ว่า schizont เมื่อเชื้อระยะ schizont แตก จะปลดปล่อย merozoite จำนวนมากมายเข้าสู่กระแสเลีอด merozoite จะรุกรานเข้าสู่เซลล์เม็ดเลือดแดง เจริญเติบโตเป็นเชื้อระยะ ring form, trophozoite และ schizont ซึ่งภายในมี merozoite จำนวนมากมาย เมื่อ schizont เจริญเติบโตเต็มที่จะแตกและปลดปล่อย merozoite จำนวนมากมาย จากนั้น merozoite เหล่านี้ จะรุกรานเข้าสู่เซลล์เม็ดเลือดแดงอีกครั้งและดำเนินวงจรชีวิตในกระแสเลือด (erythrocytic cycle) ต่อไป อย่างไรก็ตาม จะมีเชื้อบางส่วนที่จะพัฒนาเป็นเซลล์สืบพันธุ์เพศผู้และเพศเมีย เมื่อยุงก้นปล่อง (Anopheles) กัดมนุษย์ที่ติดเชื้อมาลาเรีย ก็จะได้รับเชื้อระยะเซลล์สืบพันธุ์เข้าไป เซลล์สืบพันธุ์ดังกล่าวจะปฏิสนธิกลายเป็น zygote ภายในทางเดินอาหารส่วนกลาง (midgut) ของยุง จากนั้น zygote จะพัฒนาต่อไปเป็นเชื้อระยะ ookinete ซึ่งจะไชทะลุผนังของทางเดินอาหารกลายเป็น oocyst ซึ่งภายในมีเชื้อระยะ sporozoite เมี่อ oocyst เจริญเติบโดเต็มที่แล้วจะปลดปล่อยเชื้อระยะ sporozoite ซี่งจะเคลี่อนที่เข้าสู่ต่อมน้ำลายของยุง และเมี่อยุงกัดมนุษย์ เชื้อระยะ sporozoite ก็จะถ่ายทอดเข้าสู่ร่างกายมนุษย์ต่อไป
การติดเชื้อมาลาเรีย เริ่มเมื่อยุงที่ติดเชื้อ Plasmodium falciparum มากัดมนุษย์และปล่อยเชื้อมาลาเรียระยะ sporozoite เข้าสู่กระแสเลือด จากนั้นเชื้อระยะ sporozoite จะเข้าสู่เซลล์ตับ (hepatocyte) เพื่อเจริญเติบโตและแบ่งตัว (asexual multication) จนได้เซลล์เล็กๆจำนวนมากมาย ซึ่งเรียกว่า merazoite และเรียกเชื้อระยะนี้ว่า schizont เมื่อเชื้อระยะ schizont แตก จะปลดปล่อย merozoite จำนวนมากมายเข้าสู่กระแสเลีอด merozoite จะรุกรานเข้าสู่เซลล์เม็ดเลือดแดง เจริญเติบโตเป็นเชื้อระยะ ring form, trophozoite และ schizont ซึ่งภายในมี merozoite จำนวนมากมาย เมื่อ schizont เจริญเติบโตเต็มที่จะแตกและปลดปล่อย merozoite จำนวนมากมาย จากนั้น merozoite เหล่านี้ จะรุกรานเข้าสู่เซลล์เม็ดเลือดแดงอีกครั้งและดำเนินวงจรชีวิตในกระแสเลือด (erythrocytic cycle) ต่อไป อย่างไรก็ตาม จะมีเชื้อบางส่วนที่จะพัฒนาเป็นเซลล์สืบพันธุ์เพศผู้และเพศเมีย เมื่อยุงก้นปล่อง (Anopheles) กัดมนุษย์ที่ติดเชื้อมาลาเรีย ก็จะได้รับเชื้อระยะเซลล์สืบพันธุ์เข้าไป เซลล์สืบพันธุ์ดังกล่าวจะปฏิสนธิกลายเป็น zygote ภายในทางเดินอาหารส่วนกลาง (midgut) ของยุง จากนั้น zygote จะพัฒนาต่อไปเป็นเชื้อระยะ ookinete ซึ่งจะไชทะลุผนังของทางเดินอาหารกลายเป็น oocyst ซึ่งภายในมีเชื้อระยะ sporozoite เมี่อ oocyst เจริญเติบโดเต็มที่แล้วจะปลดปล่อยเชื้อระยะ sporozoite ซี่งจะเคลี่อนที่เข้าสู่ต่อมน้ำลายของยุง และเมี่อยุงกัดมนุษย์ เชื้อระยะ sporozoite ก็จะถ่ายทอดเข้าสู่ร่างกายมนุษย์ต่อไป
อาการและอาการแสดงของโรค
อาการและอาการแสดงของโรคมาลาเรียไม่มีลักษณะพิเศษบ่งเฉพาะ โดยมากจะมีอาการนำคล้ายกับคนเป็นไข้หวัด คือ มีไข้ต่ำ ๆ ปวดศีรษะ ปวดตามตัว และกล้ามเนื้อ อาจมีอาการคลื่นไส้เบื่ออาหารได้ อาการนี้จะเป็นเพียงระยะสั้นเป็นวัน หรือหลายวันได้ ขึ้นอยู่กับระยะฟักตัวของเชื้อ ชนิดของเชื้อ จำนวนของสปอโรซอยต์ที่ผู้ป่วยได้รับเข้าไป ภาวะภูมิต้านทานต่อเชื้อมาลาเรียของผู้ป่วย ภาวะที่ผู้ป่วยได้รับยาป้องกันมาลาเรียมาก่อน หรือได้รับยารักษามาลาเรียมาบ้างแล้ว อาการไข้ซึ่งเป็นอาการที่เด่นชัดของมาลาเรีย ประกอบด้วย 3 ระยะคือ
1. ระยะสั่น ผู้ป่วยจะมีอาการหนาวสั่น ปากและตัวสั่น ซีด ผิวหนังแห้งหยาบ อาจจะเกิดขึ้นนานประมาณ 15 – 60 นาที ระยะนี้ตรงกับ การแตกของเม็ดเลือดแดงที่มีเชื้อมาลาเรีย
2. ระยะร้อน ผู้ป่วยจะมีไข้สูง อาจมีอาการคลื่นไส้อาเจียนร่วมด้วย หน้าแดง ระยะนี้ใช้เวลา 2 – 6 ชั่วโมง
3. ระยะเหงื่อออก ผู้ป่วยจะมีเหงื่อออกจนชุ่มที่นอน หลังจากระยะเหงื่อออก จะมีอาการอ่อนเพลีย ไข้ลด
ปัจจุบันนี้จะพบลักษณะทั้ง 3 ระยะได้น้อยมาก ผู้ป่วยจะมีไข้สูงลอยตลอดเวลา โดยเฉพาะในผู้ป่วยที่เป็นมาลาเรียครั้งแรก เนื่องจากในระยะแรกของการติดเชื้อมาลาเรีย เชื้ออาจเจริญถึงระยะแก่ไม่พร้อมกัน ซึ่งอาจเป็นผลมาจากได้รับเชื้อในเวลาต่างกัน เชื้อจึงเจริญในเม็ดเลือดแดงไม่พร้อมกัน ทำให้เกิดมีเชื้อหลายระยะ การแตกของเม็ดเลือดแดงจึงไม่พร้อมกัน ผู้ป่วยมาลาเรียในระยะแรกอาจมีไข้สูงลอยตลอดวันแต่เมื่อผ่านไประยะหนึ่งแล้ว การแตกของเม็ดเลือดแดงเกิดขึ้นพร้อมกัน จะเห็นผู้ป่วยมีการจับไข้หนาวสั่นเป็นเวลา แยกได้ชัดเจนตามชนิดของเชื้อมาลาเรีย เชื้อไวแวกซ์ ฟัสซิพารัม และโอวัลเล่ ใช้เวลาในการแบ่งตัว 48 ชั่วโมง จึงทำให้เกิดไข้ทุกวันที่ 3 ส่วนมาลาริอี ใช้เวลา 72 ชั่วโมง อาการไข้จึงเกิดทุกวันที่ 4
ภายหลังที่เป็นมาลาเรียได้ระยะหนึ่ง จะตรวจพบว่าผู้ป่วยซีด บางคนมีตัวเหลือง ตาเหลือง ตับและม้ามโต บางรายกดเจ็บ ถ้าเม็ดเลือดแดงแตกมากๆ จะพบว่าผู้ป่วยมีปัสสาวะดำ
การดำเนินโรคมาลาเรีย
ฟัลซิพารัมมาลาเรีย (P.Falciparum)
เป็นมาลาเรียชนิดที่รุนแรงและเป็นอันตรายมากที่สุด จึงมีชื่อว่า “malignant malaria” ผู้ที่ได้รับเชื้อนี้เข้าไปและไม่ได้รับการรักษาจะมีอาการรุนแรงเกิดเป็นมาลาเรียขึ้นสมองได้ แต่ถ้าได้รับการรักษา และหายจากโรคแล้ว มักจะหายเป็นปกติ โดยไม่มีอาการอื่นหลงเหลืออีกเลย ผู้ป่วยฟัลซิพารัมมาลาเรียจะเกิดภาวะแทรกซ้อนต่าง ๆ ได้บ่อย เช่น เกิดภาวะน้ำตาลในเลือดต่ำ เกิดภาวะความเป็นกรดเกิน (metabolรc acidosis) และเสียชีวิตจากปอดบวมน้ำหรือไตวายได้
ผู้ป่วยฟัลซิพารัมมาลาเรีย ในระยะแรกของโรคจะมีอาการไข้ ปวดเมื่อยตามตัว คลื่นไส้ อาเจียน ปวดท้องหรือท้องเดิน บางคนอาจมีไอหรือลักษณะคล้ายไข้หวัดได้ใน 4 – 5 วันแรกของโรค ไข้จะสูงลอยตลอดเวลา เนื่องจากการแตกของเม็ดเลือดแดงแต่ละชุดไม่พร้อมกัน แต่หลังจากเชื้อมาลาเรียเจริญอยู่ในระยะเดียวกันแล้ว เม็ดเลือดแดงจะแตกพร้อมกันทุก 48 ชั่วโมง จึงให้ชื่อว่า tertain malaria ผู้ป่วยอาจซีดและเหลือง ตับม้ามโต
ไวแวกซ์มาลาเรีย (P.Vivax)
ผู้ป่วยที่เป็นไวแวกซ์มาลาเรียมักจะไม่เสียชีวิต จึงมีชื่อว่า “benign tertain malaria” แต่ผู้ป่วยจะเป็นโรคซ้ำอีก อาการของผู้ป่วยไวแวกซ์มาลาเรีย จะมีลักษณะคล้ายกับฟัลซิพารัมมาลาเรีย แต่จะพบหนาวสั่นได้บ่อยกว่า และขณะเกิดหนาวสั่น มักมีอาการปวดหัว ปวดกล้ามเนื้อมาก ผู้ป่วยที่ไม่ได้รับการรักษาอาการไข้จะค่อยๆ ทุเลาและหายได้ แต่จะเป็นซ้ำได้อีกภายใน 2 ปี นานที่สุด 8 ปี
โอวัลเล่มาลาเรีย (P.Ovale)
อาการทางคลินิกของผู้ป่วยที่ติดเชื้อชนิดโอวัลเล่ จะมีลักษณะคล้ายกับไวแวกซ์มาลาเรีย แต่จะมีอาการน้อยกว่า และมีเชื้อกลับเป็นซ้ำน้อยกว่า ถ้าไม่ได้รับการรักษาอาการไข้จะทุเลาและหายไปได้เอง แต่เป็นซ้ำได้อีกภายใน 1 ปีนานที่สุด 5 ปี
มาลาริอีมาลาเรีย (P.Malariae)
เชื้อมาลาริอีมาลาเรีย จะทำให้เกิดมีไข้หนาวสั่นวันเว้น 3 วัน คือมีไข้วันที่ 1 แล้วสบายอยู่ 3 วัน วันที่ 4 จึงมีไข้อีก จึงเรียกว่า “quartan malaria” ผู้ป่วยมักไม่มีอาการรุนแรง และกว่าจะเกิดอาการไข้ อาจใช้เวลานานเป็นปี เชื้อมาลาริอีอยู่ในคนได้เป็นเวลานานหลายปี มีรายงานนานถึง 53 ปี เชื้อนี้เป็นสาเหตุทำให้เกิด nephrotic syndrome ได้
การติดเชื้อผสม (mixed infections)
การติดเชื้อผสมที่พบได้บ่อยที่สุด คือ ฟัลซิพารัมมาลาเรียร่วมกับไวแวกซ์มาลาเรีย ในประเทศไทยรายงานจากการตรวจเลือดผู้ป่วยทั่วประเทศพบการติดเชื้อผสมของฟัสซิพารัมกับไวแวกซ์มาลาเรียในระยะแรกพบเพียงร้อยละ 0.5 แต่รายงานจากโรงพยาบาลที่มีการติดตามผู้ป่วยฟัลซิพารัม
ภายหลัง ปี 3591 การรักษานาน 2 เดือน พบว่ามีอัตราการเป็นไวแวกซ์มาลาเรียสูงถึงร้อยละ 33 อาจแสดงได้ว่าในระยะแรกอัตราการได้รับเชื้อผสม 2 ชนิด เกิดได้บ่อย แต่ตรวจไม่พบหรือตรวจแยกชนิดของมาลาเรียได้ยาก ทำให้ผู้ป่วยได้รับการรักษามาลาเรียชนิดเดียว คือ ฟัลซิพารัม แต่ภายหลังจึงเป็นมาลาเรียชนิดไวแวกซ์ตามมาในอัตราที่สูง
เมื่อผลการตรวจโลหิตแล้ว พบว่ามีการติดเชื้อมาลาเรีย ผู้ป่วยต้องได้รับยาและการรักษาตามอาการ ในกรณีอาการไม่หนัก ไม่ต้องเข้ารับการรักษาในโรงพยาบาล การใช้ยารักษาไข้มาลาเรีย จำแนกตามชนิดเชื้อดังนี้
เชื้อฟัลซิปารัม (P. falciparum)
1. พื้นที่เชื้อฟัลซิปารัม (P. falciparum) ไม่ดื้อต่อยาเมโฟลควีน
ยาขนานที่หนึ่ง (First line drug) ใช้ยาอาร์ที่ซูเนต (artesunate) ยาเมโฟลควิน (mefloquine) และยาไพรมาควิน (primaquine) ร่วมกันรักษาหายขาดเชื้อชนิดฟัลซิปารัม(P.Falciparum) ในพื้นที่ไม่ดื้อต่อยาเมโฟลควีน
ยาขนานที่สอง (Second line drug) ใช้ยาควินิน (quinine) ยาด๊อกซีซัยคลิน(doxycycline) และยาไพรมาควิน (primaquine) ร่วมกันรักษาหายขาดเชื้อชนิดฟัลซิปารัม(P.Falciparum) เมื่อรักษาด้วยยาขนานแรกแล้วไม่หาย
2. พื้นที่เชื้อฟัลซิปารัม (P. falciparum) ดื้อต่อยาเมโฟลควีน
ใช้ยาอาร์ทีซูเนต (artesunate) ยาเมโฟลควิน (mefloquine) และยาไพรมาควิน (primaquine) ร่วมกันรักษาหายขาดเชื้อชนิดฟัลซิปารัม(P.Falciparum) แต่เพิ่มขนาดยาเมโฟลควีนขึ้นอีก
เมื่อทำการรักษาแล้วยังตรวจพบเชื้อฟัลซิปารัมระยะไม่มีเพศซ้ำอีกในระหว่างวันที่ 7 ถึง 28 ให้ถือว่าเชื้อมาลาเรียยังดื้อต่อยารักษาให้จ่ายขนานที่สอง (Second line drug) ตามการรักษาของพื้นที่เชื้อฟัลซิปารัม (P. falciparum) ไม่ดื้อต่อยาเมโฟลควีน
เชื้อไวแวกซ์ (P. vivax) และ โอวาเล (P. ovale)
ใช้ยาคลอโรควิน (chloroquine) ร่วมกับ ยาไพรมาควิน (primaquine) รักษาในรายที่พบเชื้อเหล่านี้ทุกระยะ และในรายที่พบเชื้อทั้งสองชนิดนี้ซ้ำอีกภายใน 3 เดือน นับจากการรักษาแล้ว โดยพิสูจน์ได้แน่ชัดว่าไม่ได้รับเชื้อมาใหม่ ให้รักษาโดยการเพิ่มขนาดยาไพรมาควีนขึ้นอีก
เชื้อมาลาริอิ (P. malariae)
รักษาโดยการใช้ยาตามวิธีการใช้ยารักษาชนิดเชื้อไวแวกซ์ (P. vivax) และ โอวาเล (P. ovale) ยกเว้นไม่ต้องจ่ายยาไพรมาควีน
ในการให้ยาลักษณะดังกล่าวถือว่าเป็นการจ่ายยาแบบการรักษาขั้นหายขาด (radical treatment)ซึ่งเป็นการจ่ายยาเมื่อทราบผลการตรวจฟิลม์โลหิตและชนิดเชื้อมาลาเรีย นอกจากนี้มีการใช้ยามาลาเรียในลักษณะอื่นๆ เช่น
การรักษากลุ่ม (mass treatment) เป็นการจ่ายยารักษาหายขาดแก่ประชาชนทุกราย หรือประชาชนกลุ่มเสี่ยงทุกรายในพื้นที่ เพื่อหยุดยั้งการแพร่เชื้อในกรณีพิเศษหรือกรณีฉุกเฉิน เช่น ไข้มาลาเรียระบาด ปัจจุบันนี้เนื่องจากมีปัญหาเชื้อมาลาเรียดื้อต่อยากระจายแพร่หลายไปทั่ว ทำให้มาตรการนี้มักไม่ได้ผล ประกอบกับอาจส่งเสริมให้มีการพัฒนาเชื้อดื้อยาได้เร็วขึ้น จึงยกเลิกการใช้ยานี้ในลักษณะทั่วไป ยกเว้นมีความจำเป็นพิเศษในบางสถานการณ์ และใช้ร่วมกับมาตรการควบคุมยุงพาหะเสมอ
การใช้ยาป้องกัน (chemoprophylaxis) เนื่องจากในประเทศไทยมีปัญหาเชื้อมาลาเรียดื้อต่อยารักษาหลายขนาน ทำให้ไม่มียาที่มีประสิทธิภาพสูง มีฤทธิ์ข้างเคียงน้อยและเหมาะสมที่จะใช้เป็นยารับประทานป้องกันไข้มาลาเรียในประชาชนทั่วไป
ดังนั้นจึงไม่แนะนำให้ใช้ยาป้องกัน แต่ให้เน้นมาตรการป้องกันตนเองไม่ให้ยุงกัดด้วยวิธีต่างๆ เช่น การหลีกเลี่ยงการพักแรมในพื้นที่ที่มีการแพร่เชื้อมาลาเรีย ถ้าไม่อาจหลีกเลี่ยงได้ ให้นอนในมุ้ง มุ้งลวด มุ้งชุบสารเคมี ทายาป้องกันยุงกัด เป็นต้น แต่ถ้ามีความจำเป็นต้องเข้าไป พักค้างแรมในพื้นที่แพร่เชื้อมาลาเรียและไม่สามารถป้องกันด้วยวิธีดังกล่าวได้ หรือเป็นกลุ่มชนที่มีความเสี่ยงต่อการรับเชื้อมาลาเรียเป็นอย่างมากและอยู่ในพื้นที่แพร่เชื้อในเวลาอันสั้น จำเป็นต้องใช้ยาป้องกัน ยาที่แนะนำให้รับประทานป้องกันไข้มาลาเรียคือ ยา doxycycline วันละ 100 มิลลิกรัม โดยจะต้องรับประทานยาล่วงหน้า ก่อนเข้าไปยังท้องที่ดังกล่าว 1วัน และรับประทานทุกวันติดต่อกันในระหว่างการพักในพื้นที่ จนกว่าจะออกจากแหล่งแพร่เชื้อ และรับประทานต่ออีก 4 สัปดาห์ ควรจะรีบเจาะโลหิตตรวจหาเชื้อมาลาเรียเมื่อมีอาการไข้หรืออาการอื่นที่สงสัยว่าอาจเป็นไข้มาลาเรียภายใน 1-2 เดือนหลังจากเดินทางออกจากแหล่งแพร่เชื้อมาลาเรีย
การป้องกันควบคุมโรคมาลาเรีย
การป้องกันตนเองด้วยวิธีการต่าง ๆ เพื่อไม่ให้ถูกยุงกัด เป็นการลดโอกาสเสี่ยงการเป็นไข้มาลาเรียและลดการแพร่เชื้อไข้มาลาเรียจากผู้ที่ป่วยเป็นไข้มาลาเรีย ไปยังบุคคลอื่น มีวิธีการต่าง ๆ ดังนี้
1.การนอนในมุ้ง การใช้มุ้งป้องกันการเกิดโรคจากยุงกัดได้มีมาหลายร้อยปีแล้ว มุ้งที่ใช้ควรอยู่ในสภาพดีไม่มีรูขาดและเสียหาย ซึ่งจะทำให้ประสิทธิภาพการป้องกันลดลง ขนาดของเส้นด้ายที่ทำมุ้งควรมีขนาดประมาณ 1-1.8 มิลลิเมตร และจำนวนของตาข่ายไม่ควรต่ำกว่า 156 รูต่อตารางนิ้ว ซึ่งจะทำให้ไม่ร้อนอากาศสามารถผ่านได้ แต่ถ้าจำนวนรูตาข่ายมีมากกว่านี้ก็จะสามารถป้องกันแมลงที่มีขนาดเล็กได้ สำหรับมุ้งขนาดมาตรฐานทั่วไปมีพื้นที่ประมาณ 14 ตารางเมตร องค์ประกอบอื่น ๆ ของมุ้ง เช่น วัสดุที่ใช้ทำมุ้งอาจเป็นเส้นใยสังเคราะห์ หรือทำจากเส้นใยฝ้าย รูปแบบของมุ้งมีหลากหลาย เช่น มุ้งรูปทรงสี่เหลี่ยม มุ้งรูปทรงกลม มุ้งสำหรับคนเดินป่า หรือมุ้งทหาร มุ้งประกอบเปลสำหรับผูกนอนกับต้นไม้ หรือเปลที่เย็บมุ้งติดไว้ด้วยกัน
2. การสวมเสื้อผ้าปกปิดร่างกายให้มิดชิด เช่น ใช้เสื้อแขนยาว กางเกงขายาว เป็นต้น เสื้อผ้าควรจะมีความหนาพอเพียงและควรจะหลวมเล็กน้อยไม่กระชับติดร่างกาย สีและวัสดุที่นำมาทำเสื้อผ้าก็มีส่วนในการลดยุงกัดได้ เช่นผ้าที่มีสีดำมักดึงดูดความสนใจให้ยุงกัดได้มาก และได้มีการศึกษาในกลุ่มทหารให้สวมเสื้อผ้าอย่างมิดชิด ทำให้ลดการติดโรคที่นำโดยยุงได้ นอกจากนั้นประชาชนกลุ่มเสี่ยงบางกลุ่ม เช่น กลุ่มคนกรีดยางในสวนยางอาจใช้เสื้อคลุมตาข่ายชุบสารเคมี หรือเสื้อกั๊กชุบสารเคมีสวมทับเสื้อผ้าที่ใช้อยู่ก็จะสามารถลดการถูกยุงกัดได้ระดับหนึ่ง
3. การใช้ยาทากันยุงกัด (Mosquito repellent) ยาทากันยุง หรือยาทาไล่ยุง หมายถึง ผลิตภัณฑ์ที่มีคุณสมบัติในการป้องกันไม่ให้ยุงมากัด ส่วนประกอบของยาทากันยุง ได้แก่ Benzyl benzoate, Butylethyl propanediol, DEET (N.N.-diethyl – 3 – toluamide), Dibutyl phthalate, Dimethyl carbamate, Dimethyl phthalate, Ethyl hexanediol, Butopyronoxyl และ 2-chlorodiethyl benzamide ยาทากันยุงนี้ ผลิตภัณฑ์อาจเป็นน้ำ หรือครีม หรือเป็นแท่ง (stick) และต้องมีประสิทธิภาพในการขับไล่ยุงได้อย่างน้อย 2 ชั่วโมง และบางชนิดมีคุณสมบัติป้องกันได้ถึง 15 ชั่วโมง ประสิทธิภาพของยาทากันยุงขึ้นอยู่กับชนิดของผลิตภัณฑ์และความทั่วถึงของการทายาทากันยุงด้วย โดยทั่วไปยาทากันยุงมักนิยมใช้ขณะอยู่นอกบ้าน ซึ่งทำให้มีโอกาสที่ต้องเสี่ยงต่อการถูกยุงกัดในขณะอยู่นอกมุ้ง และใช้ในกลุ่มประชาชนที่มีอาชีพหรือการดำเนินชีวิตที่เสี่ยงต่อการถูกยุงพาหะกัดได้ง่าย เช่น การกรีดยาง การทำไร่สับปะรด เป็นต้น การใช้ยาทากันยุงต้องใช้ทาบริเวณที่มีโอกาสจะถูกยุงกัด ได้แก่ แขน ขา ใบหู หลังคอ และส่วนที่อยู่นอกเสื้อผ้า
4. การใช้ยาจุดกันยุง (Mosquito coils and sticks) ยาจุดกันยุง หมายถึง ผลิตภัณฑ์ยากันยุงซึ่งเมื่อใช้จุดไฟแล้วสามารถระเหยสารออกฤทธิ์ขับไล่และฆ่ายุงได้ มีคุณสมบัติในการฆ่ายุงหรือไล่ไม่ให้เข้ามาในบริเวณดังกล่าว ปัจจุบันมีผลิตภัณฑ์ซึ่งผลิตออกมาในท้องตลาด ส่วนใหญ่มีสารเคมีผสมไว้ในยาจุดไล่ยุงด้วย จึงทำให้ผู้ใช้อาจเกิดการระคายเคืองได้ แต่มีสารเคมีบางกลุ่ม เช่น กลุ่มไพริทรอยด์ สามารถนำมาผสมในยาจุดไล่ยุง และค่อนข้างปลอดภัยต่อมนุษย์
5. การใช้ตาข่ายกันยุงกัด หรือ การใช้มุ้งลวด ปัจจุบันมีการใช้ตาข่ายกันยุงกัดทั่วไปในเขตเมือง หรือตามชนบทบางแห่งก็สามารถซื้อหาได้สะดวก ตาข่ายอาจทำด้วยไนล่อนหรือโลหะเช่น ลวด ซึ่งต้องมีการออกแบบอย่างดีเพื่อปิดกั้นช่องซึ่งยุงสามารถลอดผ่านได้ โดยเฉพาะการทำตาข่ายป้องกันที่ประตูหน้าต่างต้องทำให้มุมประตูและหน้าต่างแข็งแรงไม่เสียหายได้ง่าย ประตูควรเปิดออกด้านนอก ขนาดของตาข่ายขึ้นอยู่กับขนาดของวัสดุ เช่น ลวดที่ใช้ทำตาข่าย ขนาดของตาข่ายที่เหมาะสม คือ 16 -18 รูต่อนิ้ว
การรักษา
หากสงสัย ควรส่งไปเจาะเลือดตรวจหาเชื้อมาลาเรีย ให้การรักษาตามอาการ, ให้ยาลดไข้ และให้ยารักษามาลาเรีย
ตามชนิดของเชื้อที่พบ ดังนี้
สำหรับมาลาเรียชนิดฟาลซิพารัม ให้ยารักษามาลาเรียขนานใดขนาดหนึ่ง ดังต่อไปนี้
(1) ควินิน ร่วมกับเตตราไซคลีน ขนาด 250 มก. ทุก 6 ชั่วโมง เป็นเวลา 7 วัน
(2) เมโฟลควีน ขนาดปกติ
(3) เมโฟลควีน ขนาดปกติร่วมกับเตตราไซคลีน ขนาด 250 มก. ทุก 6 ชั่วโมง หรือร่วมกับดอกซีไซคลีน
วันละ 200 มก. เป็นเวลา 7 วัน
(4) อาร์ทีซูเนต ขนาดปกติ แบ่งให้ 5 วัน
(5) อาร์ทีซูเนต ขนาดปกติ แบ่งให้ 5 วัน หลังจากนั้นให้เมโฟลควินขนาดปกติ
(6) อาร์ทีซูเนต ขนาดครึ่งหนึ่งของขนาดปกติ (ผู้ใหญ่ให้ 6 เม็ด แบ่งให้ใน 2 วันครึ่ง โดยครั้งแรกให้ 2 เม็ด
ต่อไปให้ 1 เม็ด ทุก 12 ชั่วโมง) หลังจากนั้นให้เมโฟลควีน (ผู้ใหญ่ 3 เม็ด ครั้งเดียว)
(7) อาร์ทีซูเนต ผู้ใหญ่ให้วันละ 2 ครั้ง ๆ ละ 4 เม็ด นาน 2 วัน (รวมทั้งหมด 800 มก.) หลังจากนั้นให้เมโฟลควีน
ขนาดปกติ
สำหรับมาลาเรียชนิดไวแวกซ์ ให้คลอโรควีน โดยแบ่งให้ 3 วัน หลังจากนั้นให้ไพรมาควีน วันละครั้ง
เป็นเวลา 14 วัน เพื่อกำจัดเชื้อมาลาเรีย ที่หลบซ่อนอยู่ในตับให้หมดไป แต่ต้องระวังในผู้ป่วยที่มีภาวะพร่อง
เอนไซม์จี 6 พีดี เพราะอาจทำให้เม็ดเลือดแดงแตก มีอาการซีดเหลืองได้ ถ้าพบอาการดังกล่าว ควร
หยุดยา และดื่มน้ำมาก ๆ แล้วส่งโรงพยาบาลโดยเร็ว
ถ้าอาการไม่ดีขึ้นใน 5 วัน ควรส่งโรงพยาบาล อาจเป็นเพราะมาลาเรียดื้อยา หรือมีสาเหตุจากโรคอื่น (เช่น ไทฟอยด์
ไทฟัส วัณโรค เล็ปโตสไปโรซิส ฯลฯ ควรตรวจเลือด ตรวจปัสสาวะ เอกซเรย์ หรือตรวจพิเศษอื่น ๆ แล้วให้การ
รักษาตามสาเหตุที่ตรวจพบ
ถ้ามีอาการสงสัยเป็นมาลาเรียขึ้นสมอง (เช่น ซึม เพ้อ ชัก หรือหมดสติ) หรือมีภาวะแทรกซ้อนรุนแรง เช่น ซีดมาก
ดีซ่าน ปัสสาวะออกน้อย หรือไม่ออกเลย หอบ เป็นต้น ควรส่งโรงพยาบาลด่วน เพื่อรีบรักษาภาวะแทรกซ้อนที่เกิด
ขึ้น การให้ยารักษามาลาเรียในระยะแรกอาจต้องใช้ควินิน หรืออาร์ทีซูเนตฉีดเข้าหลอดเลือดดำ จนกว่าอาการจะ
ดีขึ้น จึงเปลี่ยนเป็นยากิน
ข้อแนะนำ
1. ในปัจจุบันอาการของมาลาเรีย อาจไม่ตรงไปตรงมา (ที่มีลักษณะเป็นไข้จับสั่นเป็นเวลา) ผู้ป่วยอาจมีไข้สูง หนาว
ทุกวัน อาจไม่มีอาการสั่นก็ได้ จะมีอาการปวดเมื่อยตามตัวและกล้ามเนื้อ ปวดท้อง คลื่นไส้ อาเจียน ซึ่งอาการเหล่านี้ไม่ได้บ่งชี้เฉพาะว่าเป็นมาลาเรีย แต่อาจพบในโรคอื่น ๆได้ ดังนั้น ผู้ป่วยที่มีอาการไข้ทุกรายที่มีประวัติเข้าป่า หรือมีประวัติเคยได้รับเลือดมาภายใน 2-6 เดือน หรือสงสัยว่าจะเป็นมาลาเรียจากการติดเชื้อทางอื่น (เช่น ลูกที่เกิดจากแม่ที่เคยเป็นมาลาเรีย
เจ้าหน้าที่ที่ทำงานในห้องปฏิบัติการเลี้ยงยุงก้นปล่อง เจ้าหน้าที่ที่ตรวจเลือด หรือบุคคลที่บ้านอยู่ใกล้สนามบิน ซึ่งเครื่องบินอาจนำยุงก้นปล่องมาจากประเทศอื่น เป็นต้น) ก็ควรจะต้องเจาะเลือดตรวจหาเชื้อมาลาเรีย
2. ผู้ป่วยมาลาเรีย อาจตรวจเลือดไม่พบเชื้อก็ได้ โดยเฉพาะอย่างยิ่ง ถ้าเป็นโรคในระยะแรก ๆ (เชื้อมาลาเรียมีจำนวนน้อย) ดังนั้น ต้องแนะนำให้ผู้ป่วยตรวจเลือดซ้ำอีกครั้ง ภายใน 12-24 ชั่วโมง หรือขณะมีไข้ การตรวจเลือดบ่อย ๆ จะมีโอกาสพบเชื้อได้มากขึ้น นอกจากนี้ผู้ป่วยที่กินยาป้องกันมาลาเรียมาก่อน หรือกินยารักษามาบ้างแล้ว ก็จะทำให้การตรวจพบเชื้อมาลาเรียได้ลำบากมากขึ้น เพราะจะเห็นเชื้อมาลาเรียไม่ชัดเจน ดังนั้น ถ้าผู้ป่วยมีไข้ และมีประวัติสงสัยติดเชื้อมาลาเรีย แม้ตรวจเลือดไม่พบเชื้อ ก็ควรเฝ้าสังเกตอาการอย่างใกล้ชิด และตรวจเลือดบ่อย ๆ หากจำเป็น อาจจำเป็นต้องอยู่โรงพยาบาล เพื่อการตรวจวินิจฉัยที่ชัดเจน
3. ผู้ป่วยที่รักษาหายแล้ว หากมีไข้กำเริบภายใน 2 เดือน โดยไม่ได้มีประวัติติดเชื้อครั้งใหม่ อาจมีสาเหตุเกิดจากการติดเชื้อมาลาเรียทั้งชนิดฟาลซิพารัม และชนิดไวแวกซ์ พร้อมกัน แต่ได้รับการรักษาแบบชนิดฟาลซิพารัม จึงมีเชื้อชนิด
ไวแวกซ์หลบซ่อนอยู่ในตับ เกิดอาการกำเริบได้ หรือไม่ก็อาจเกิดจากได้ยาไม่ครบ หรือเชื้อดื้อยา ดังนั้น ถ้าผู้ป่วยมีอาการไข้กำเริบ ภายใน 2 เดือน หลังจากหายจากมาลาเรียครั้งแรกแล้ว ควรต้องเจาะเลือดตรวจหาเชื้ออีก
4. ต้องบอกผู้ป่วยให้กินยาครบตามแพทย์สั่ง ถ้าไม่ครบ จะมีโอกาสเป็นไข้มาลาเรียกำเริบได้อีก ส่วนการกินยารักษามาลาเรีย ไม่ควรกินขณะจับไข้หนาวสั่น ผู้ป่วยอาจอาเจียน และได้ยาไม่ครบขนาด ควรให้ยาแก้ไข้ หรือ ยาแก้อาเจียน นำไปก่อนสัก 1/2-1 ชั่วโมง เมื่ออาการไข้ทุเลา จึงให้ยารักษามาลาเรีย และหลังจากนั้น ควรให้ผู้ป่วยนอนพักสัก 1-2 ชั่วโมง ไม่ควรลุกหรือเดินทันที เพราะอาจเกิดอาการเวียนหัว (ความดันเลือดต่ำ) และอาเจียนได้
5. ผู้ป่วยที่มีอาการไข้ หนาวสั่นมาก ถ้าไม่ได้ประวัติติดเชื้อมาลาเรีย (เช่น ไม่ได้เข้าป่า หรือรับเลือด) อาจมีสาเหตุจากโรคอื่นก็ได้ เช่น กรวยไตอักเสบ, ปอดอักเสบระยะ 24 ชั่วโมงแรก, ท่อน้ำดีอักเสบ โลหิตจางจากเม็ดเลือดแดงแตก , มะเร็งต่อมน้ำเหลือง เป็นต้น จึงควรตรวจดูอาการของโรคเหล่านี้ให้ถ้วนถี่ด้วย
การป้องกัน
1. เมื่อต้องเดินทางเข้าไปในเขตป่าเขา ควรป้องกันไม่ให้ยุงก้นปล่องกัด โดยการนอนกางมุ้ง และใช้ยากันยุง
2. ยาที่ใช้ป้องกัน ตามที่เคยแนะนำในอดีตนั้น พบว่า ไม่ได้ผลมากนัก ยาส่วนใหญ่ที่ใช้ เช่น
2.1 คลอโรควีน ผู้ใหญ่ให้ 1 เม็ด ทุกสัปดาห์ ป้องกันชนิดฟาลซิพารัม ไม่ได้ผล และแม้จะป้องกันชนิดไวแวกซ์ได้
ก็เป็นการกดอาการไว้ชั่วคราว เมื่อหยุดกินยานี้แล้ว ผู้ป่วยก็ยังมีอาการกำเริบได้ภายใน 2-6 เดือน เนื่องจาก
เชื้อที่หลบซ่อนอยู่ในตับจะออกมาสู่กระแสเลือด
2.2 ซัลฟาดอกซีน-ไพริเมทามีน เช่น "แฟนซีดาร์" ผู้ใหญ่ให้ 1 เม็ดทุกสัปดาห์ หรือ 2 เม็ดทุก 2 สัปดาห์ ได้ผลน้อย
เพราะทั้งชนิดฟาลซิพารัม และชนิดไวแวกซ์ ดื้อต่อยาชนิดนี้
2.3 ดอกซีไซคลีน ผู้ใหญ่ให้วันละ 100 มก.ทุกวัน ป้องกันมาลาเรียชนิดไวแวกซ์ไม่ได้ ส่วนประสิทธิผลในการ
ป้องกันมาลาเรียชนิดฟาลซิพารัมนั้นยังบอกไม่ได้ชัดว่าสูงเพียงใด
2.4 เมโฟรควีน ผู้ใหญ่ให้ 1 เม็ด ทุกสัปดาห์ แม้จะได้ผลต่อทั้งชนิดไวแวกซ์ และฟาลซิพารัม แต่ก็พบว่ามีบางรายที่
ดื้อยา จึงป้องกันได้ไม่ 100%
ดังนั้นในปัจจุบัน จึงไม่แนะนำให้กินยาป้องกันล่วงหน้า แต่แนะนำว่า ถ้าออกจากป่าแล้วมีอาการไข้ หรือมีอาการ
สงสัยเป็นมาลาเรีย ให้รีบทำการตรวจรักษา หรือในกรณีที่ต้องเข้าไปอยู่ในป่าที่เป็นถิ่นที่มีเชื้อมาลาเรีย ดื้อต่อยา
หลายชนิด เป็นเวลานานเกิน 2 สัปดาห์ (ระยะฟักตัวของโรค) ก็ควรพกยารักษามาลาเรีย (ได้แก่ ควินิน เมโฟลควีน
หรือ อาร์ทีซูเนต) ไว้สำรองใช้ในยามฉุกเฉิน เมื่อไม่สามารถตรวจเลือดได้ โดยใช้ในขนาดที่ใช้รักษามาลาเรีย